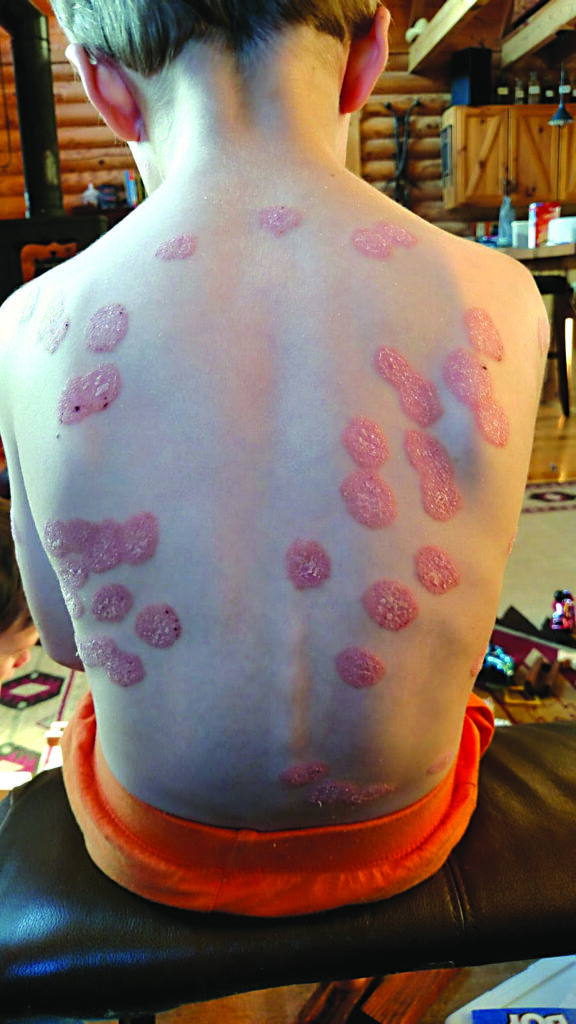
Circa il 33% dei casi di psoriasi inizia in età pediatrica. A essere maggiormente colpite da questa malattia infiammatoria cronica, a differenza che nella popolazione adulta, sono le femmine tra i 7 e gli 11 anni, ma l’incidenza nella popolazione dei più giovani è in lento aumento. Trattandosi di una malattia genetica, i casi a esordio precoce hanno nella familiarità il fattore di rischio più importante, ma la sintomatologia clinica può essere scatenata da fattori ambientali, traumi, infezioni e stress. Prima dei due anni la sede cutanea più colpita è l’area del pannolino (napkin psoriasis), da differenziare dalla classica dermatite irritativa, perché nella psoriasi l’evoluzione è centrifuga e i bordi delle chiazze sono ben demarcati. Nella stessa sede anche in età successive si possono ripresentare le chiazze eritematose lucide, di colore rosso vivo, a limiti netti senza la componente desquamativa propria della psoriasi a chiazze. Su ginocchia e gomiti la malattia si presenta più frequentemente nelle forme a papule e a chiazze eritemato-desquamative, ben delimitate, e solo in casi estremamente rari nelle varianti di psoriasi eritrodermica, pustolosa, o artropatica. La cosiddetta psoriasi inversa interessa le pieghe flessorie come le ascelle, l’inguine, l’area genitale e l’ombelico. Anche in questo caso le lesioni sono intensamente arrossate e senza squame. Nella psoriasi guttata compaiono piccole chiazze di circa 1-2 cm di diametro, a volte molto numerose, su tutto il corpo, prevalentemente al tronco. Talora segue una faringite, tonsillite o otite batterica e quindi è opportuno eseguire un tampone faringeo per ricercare eventuali focolai di infezione da eradicare. Anche lo scalpo è una sede molto frequente, specie nelle pazienti di sesso femminile e non è raro che questa sia la prima zona in cui si manifestano piccole chiazze o squame argentee la cui rimozione mediante grattamento mostra il cosiddetto segno di Auspitz, ovvero un sanguinamento puntiforme. Se le squame sono adese all’attaccatura del capello si parla di un quadro di pseudotinea amiantacea della psoriasi. All’osservazione si nota che l’area più interessata è la regione occipitale.
Prima dei due anni la sede cutanea più colpita è l’area del pannolino (napkin psoriasis), da differenziare dalla classica dermatite irritativa, perché nella psoriasi l’evoluzione è centrifuga e i bordi delle chiazze sono ben demarcati. Nella stessa sede anche in età successive si possono ripresentare le chiazze eritematose lucide, di colore rosso vivo, a limiti netti senza la componente desquamativa propria della psoriasi a chiazze. Su ginocchia e gomiti la malattia si presenta più frequentemente nelle forme a papule e a chiazze eritemato-desquamative, ben delimitate, e solo in casi estremamente rari nelle varianti di psoriasi eritrodermica, pustolosa, o artropatica. La cosiddetta psoriasi inversa interessa le pieghe flessorie come le ascelle, l’inguine, l’area genitale e l’ombelico. Anche in questo caso le lesioni sono intensamente arrossate e senza squame. Nella psoriasi guttata compaiono piccole chiazze di circa 1-2 cm di diametro, a volte molto numerose, su tutto il corpo, prevalentemente al tronco. Talora segue una faringite, tonsillite o otite batterica e quindi è opportuno eseguire un tampone faringeo per ricercare eventuali focolai di infezione da eradicare. Anche lo scalpo è una sede molto frequente, specie nelle pazienti di sesso femminile e non è raro che questa sia la prima zona in cui si manifestano piccole chiazze o squame argentee la cui rimozione mediante grattamento mostra il cosiddetto segno di Auspitz, ovvero un sanguinamento puntiforme. Se le squame sono adese all’attaccatura del capello si parla di un quadro di pseudotinea amiantacea della psoriasi. All’osservazione si nota che l’area più interessata è la regione occipitale.  Il quadro clinico è quasi mai grave perché, a differenza che negli adulti, la psoriasi a chiazze nei bambini, è più sfumato, con lesioni meno squamose, di piccole dimensioni e di spessore ridotto. Ad andamento clinico altrettanto favorevole è la già descritta psoriasi guttata che ammonta a circa il 40% dei casi, si autorisolve in pochi mesi ma in alcuni bambini, può talvolta evolvere in psoriasi a chiazze. Molti testi descrivono la psoriasi come non pruriginosa, ma in una elevata percentuale di casi pediatrici, specie se nelle pieghe o se l’eritema è intenso e diffuso, le lesioni psoriasiche sono invece molto pruriginose e il grattamento può favorire diverse superinfezioni batteriche. è perciò molto importante che i medici ricordino che le placche nella psoriasi pediatrica possono prudere, e che se c’è prurito la psoriasi non va esclusa a priori. Altre sedi cutanee più esposte al rischio di presentare le lesioni psoriasiche desquamative nei bambini sono: la regione retro-auricolare, ombelicale, e la regione del volto. Quando è colpito il viso a essere più interessate sono la regione palpebrale e peri-palpebrale, con chiazze ben delimitate, tendenti alla cronicizzazione, da differenziare dalla dermatite atopica. Si può anche trovare una cheilite desquamativa sia in corso di una forma diffusa che localizzata. Non infrequente è anche il coinvolgimento della lingua. In circa un sesto dei bambini malati si riscontra pure la forma palmo-plantare, che più frequentemente si manifesta nella forma a chiazze che nella variante pustolosa, o con un quadro intermedio tra psoriasi ed eczema. La psoriasi in età pediatria, oltre che la cute, può coinvolgere le unghie e, purtroppo, come nell’adulto, la forma ungueale (30%) si associa, a un più elevato rischio di sviluppare artrite psoriasica. La malattia è tendenzialmente cronica, a evoluzione recidivante. La remissione delle lesioni cutanee dura un periodo variabile, ma è possibile, soprattutto nei bambini, che i sintomi non si ripresentino più per tutta la vita. Ci sono altresì casi di psoriasi infantile che iniziano con una malattia lieve che nel tempo progredisce fino a diventare moderata/grave. Riguardo alla terapia non ci sono specifiche linee guida che tengano in conto le differenze con la patologia degli adulti. Ciò rafforza le preoccupazioni per chi si deve occupare di questa popolazione di pazienti. L’American Academy of Dermatology e la National Psoriasis Foundation, hanno congiuntamente provato ad approfondire questa tematica, partendo dall’analisi degli impatti fisici e psicosociali ed emotivi indotti dalla malattia su bambini e adolescenti colpiti. Per contro, queste raccomandazioni includono diversi agenti biologici che hanno ricevuto l’approvazione della FDA americana per questa indicazione, ma che non ancora approvati in Italia per uso pediatrico. Nella stessa condizione si trovano le cure suggerite per contrastare le comorbidità e garantire la sicurezza del trattamento a lungo termine. La mancanza di opzioni terapeutiche approvate per questa fascia d’età è dovuta alla ridotta quantità di studi finalizzati alla valutazione dell’accettabilità e all’approvazione di farmaci attivi, soprattutto di tipo biologico, considerato che bambini e adolescenti si trovano ancora in una fase di immaturità e sviluppo immunologici. Sarebbero necessarie quindi anche ricerche ad hoc, per stabilire se in questi pazienti l’impatto delle terapie, biologiche e non, diminuisce nel tempo. In sintesi, le cure attualmente possibili in età pediatrica sono quasi esclusivamente di tipo locale. A seconda dei protocolli si usano creme a base di cortisonici, il calcipotriolo che, come è noto, è un derivato della vitamina D, il tazarotene, il catrame vegetale, anti-infiammatori non steroidei.
Il quadro clinico è quasi mai grave perché, a differenza che negli adulti, la psoriasi a chiazze nei bambini, è più sfumato, con lesioni meno squamose, di piccole dimensioni e di spessore ridotto. Ad andamento clinico altrettanto favorevole è la già descritta psoriasi guttata che ammonta a circa il 40% dei casi, si autorisolve in pochi mesi ma in alcuni bambini, può talvolta evolvere in psoriasi a chiazze. Molti testi descrivono la psoriasi come non pruriginosa, ma in una elevata percentuale di casi pediatrici, specie se nelle pieghe o se l’eritema è intenso e diffuso, le lesioni psoriasiche sono invece molto pruriginose e il grattamento può favorire diverse superinfezioni batteriche. è perciò molto importante che i medici ricordino che le placche nella psoriasi pediatrica possono prudere, e che se c’è prurito la psoriasi non va esclusa a priori. Altre sedi cutanee più esposte al rischio di presentare le lesioni psoriasiche desquamative nei bambini sono: la regione retro-auricolare, ombelicale, e la regione del volto. Quando è colpito il viso a essere più interessate sono la regione palpebrale e peri-palpebrale, con chiazze ben delimitate, tendenti alla cronicizzazione, da differenziare dalla dermatite atopica. Si può anche trovare una cheilite desquamativa sia in corso di una forma diffusa che localizzata. Non infrequente è anche il coinvolgimento della lingua. In circa un sesto dei bambini malati si riscontra pure la forma palmo-plantare, che più frequentemente si manifesta nella forma a chiazze che nella variante pustolosa, o con un quadro intermedio tra psoriasi ed eczema. La psoriasi in età pediatria, oltre che la cute, può coinvolgere le unghie e, purtroppo, come nell’adulto, la forma ungueale (30%) si associa, a un più elevato rischio di sviluppare artrite psoriasica. La malattia è tendenzialmente cronica, a evoluzione recidivante. La remissione delle lesioni cutanee dura un periodo variabile, ma è possibile, soprattutto nei bambini, che i sintomi non si ripresentino più per tutta la vita. Ci sono altresì casi di psoriasi infantile che iniziano con una malattia lieve che nel tempo progredisce fino a diventare moderata/grave. Riguardo alla terapia non ci sono specifiche linee guida che tengano in conto le differenze con la patologia degli adulti. Ciò rafforza le preoccupazioni per chi si deve occupare di questa popolazione di pazienti. L’American Academy of Dermatology e la National Psoriasis Foundation, hanno congiuntamente provato ad approfondire questa tematica, partendo dall’analisi degli impatti fisici e psicosociali ed emotivi indotti dalla malattia su bambini e adolescenti colpiti. Per contro, queste raccomandazioni includono diversi agenti biologici che hanno ricevuto l’approvazione della FDA americana per questa indicazione, ma che non ancora approvati in Italia per uso pediatrico. Nella stessa condizione si trovano le cure suggerite per contrastare le comorbidità e garantire la sicurezza del trattamento a lungo termine. La mancanza di opzioni terapeutiche approvate per questa fascia d’età è dovuta alla ridotta quantità di studi finalizzati alla valutazione dell’accettabilità e all’approvazione di farmaci attivi, soprattutto di tipo biologico, considerato che bambini e adolescenti si trovano ancora in una fase di immaturità e sviluppo immunologici. Sarebbero necessarie quindi anche ricerche ad hoc, per stabilire se in questi pazienti l’impatto delle terapie, biologiche e non, diminuisce nel tempo. In sintesi, le cure attualmente possibili in età pediatrica sono quasi esclusivamente di tipo locale. A seconda dei protocolli si usano creme a base di cortisonici, il calcipotriolo che, come è noto, è un derivato della vitamina D, il tazarotene, il catrame vegetale, anti-infiammatori non steroidei.  I pediatri che vogliono trattare i propri piccoli pazienti, anche ricorrendo a un uso off label, devono essere consapevoli degli impatti dei farmaci sistemici, tipo la ciclosporina che può provocare effetti collaterali renali e ipertensione, sui più giovani, ma anche di quelli topici come gli steroidi che, una volta assorbiti, possono causare effetti collaterali sistemici nei bambini molto più spesso che negli adulti. Da raccomandare invece le creme emollienti e idratanti necessarie soprattutto per lenire gli arrossamenti e la xerosi cutanea. Nelle forme che presentano squame, ma solo nei bambini più grandi, si può ricorrere a creme cheratolitiche che facilitano il distacco delle squame e ne favorisce l’eliminazione. Va invece bilanciata l’esposizione al sole, di per sé benefica nelle forme particolarmente diffuse, e i potenziali danni cutanei, immediati e tardivi, che i raggi ultravioletti possono provocare nei bambini. Da evitare invece nei piccoli pazienti il ricorso a lampade a raggi ultravioletti nei mesi invernali, che andrebbero ad accumularsi all’esposizione solare avvenuta nella bella stagione. Attualmente ci sono diversi farmaci biologici approvati per l’uso in pediatria: etanercept per il trattamento della psoriasi a placche cronica grave nei bambini e adolescenti a partire da 6 anni d’età che non sono controllati in maniera adeguata da altre terapie sistemiche o fototerapie o che sono a esse intolleranti; ustekinumab per pazienti a partire dai 6 anni di età con psoriasi a placche da moderata a grave; ixekizumab indicato per il trattamento della psoriasi a placche di grado da moderato a severo in bambini a partire da 6 anni di età e con un peso corporeo di almeno 25 kg e in adolescenti che sono candidati ad una terapia sistemica. La limitatezza degli studi sulla sicurezza e l’efficacia di questi farmaci contro la psoriasi nei bambini costringe, però, a essere estremamente cauti con queste terapie. Fra i motivi della loro autorizzazione e commercializzazione, oltre agli effetti terapeutici, sono stati anche i risultati nella sfera emotiva, considerato l’impatto della psoriasi come stigma sociale per i bambini, specie i più piccoli, le cui aree colpite sono quelle più esposte come il viso, il cuoio capelluto, le mani e i piedi. A differenza che negli adulti, infatti, si è valutato che una eruzione cutanea sul viso, per quanto isolata e non molto ampia, può essere fonte di angoscia, oltre che di dolore e prurito. Non vanno poi ignorato che i bambini con psoriasi sono più a rischio di essere vittime di bullismo e di isolamento sociale, fatti che possono influenzare notevolmente la loro qualità di vita.
I pediatri che vogliono trattare i propri piccoli pazienti, anche ricorrendo a un uso off label, devono essere consapevoli degli impatti dei farmaci sistemici, tipo la ciclosporina che può provocare effetti collaterali renali e ipertensione, sui più giovani, ma anche di quelli topici come gli steroidi che, una volta assorbiti, possono causare effetti collaterali sistemici nei bambini molto più spesso che negli adulti. Da raccomandare invece le creme emollienti e idratanti necessarie soprattutto per lenire gli arrossamenti e la xerosi cutanea. Nelle forme che presentano squame, ma solo nei bambini più grandi, si può ricorrere a creme cheratolitiche che facilitano il distacco delle squame e ne favorisce l’eliminazione. Va invece bilanciata l’esposizione al sole, di per sé benefica nelle forme particolarmente diffuse, e i potenziali danni cutanei, immediati e tardivi, che i raggi ultravioletti possono provocare nei bambini. Da evitare invece nei piccoli pazienti il ricorso a lampade a raggi ultravioletti nei mesi invernali, che andrebbero ad accumularsi all’esposizione solare avvenuta nella bella stagione. Attualmente ci sono diversi farmaci biologici approvati per l’uso in pediatria: etanercept per il trattamento della psoriasi a placche cronica grave nei bambini e adolescenti a partire da 6 anni d’età che non sono controllati in maniera adeguata da altre terapie sistemiche o fototerapie o che sono a esse intolleranti; ustekinumab per pazienti a partire dai 6 anni di età con psoriasi a placche da moderata a grave; ixekizumab indicato per il trattamento della psoriasi a placche di grado da moderato a severo in bambini a partire da 6 anni di età e con un peso corporeo di almeno 25 kg e in adolescenti che sono candidati ad una terapia sistemica. La limitatezza degli studi sulla sicurezza e l’efficacia di questi farmaci contro la psoriasi nei bambini costringe, però, a essere estremamente cauti con queste terapie. Fra i motivi della loro autorizzazione e commercializzazione, oltre agli effetti terapeutici, sono stati anche i risultati nella sfera emotiva, considerato l’impatto della psoriasi come stigma sociale per i bambini, specie i più piccoli, le cui aree colpite sono quelle più esposte come il viso, il cuoio capelluto, le mani e i piedi. A differenza che negli adulti, infatti, si è valutato che una eruzione cutanea sul viso, per quanto isolata e non molto ampia, può essere fonte di angoscia, oltre che di dolore e prurito. Non vanno poi ignorato che i bambini con psoriasi sono più a rischio di essere vittime di bullismo e di isolamento sociale, fatti che possono influenzare notevolmente la loro qualità di vita.